صرع یک اختلال مزمن است که قطعا یا اسم آن را شنیده اید یا یا با آن مواجه شده اید.در این مقاله که همکاران ما درآزمایشگاه خوب واقع در پاسداران تهران تهیه کرده اند به علائم، علل، عوارض و درمان صرع می پردازیم.
اپی لپسی یا صرع یک اختلال سیستم عصبی مرکزی است که در آن فعالیت مغز غیرطبیعی می شود و باعث تشنج یا دوره هایی از رفتارهای غیرعادی، احساسات و گاهی از دست دادن هوشیاری می شود.
هر کسی ممکن است به صرع مبتلا شود. صرع هم مردان و هم زنان را از هر نژاد، پیشینه قومی و سنی مبتلا می کند.
علائم تشنج می تواند بسیار متفاوت باشد. برخی از افراد مبتلا به صرع به سادگی برای چند ثانیه در طول تشنج خیره می شوند، در حالی که برخی دیگر به طور مکرر دست یا پاهای خود را تکان می دهند. بروز یک تشنج به این معنی نیست که شما صرع دارید. حداقل دو تشنج بدون محرک شناخته شده (تشنج های غیرقابل تحریک) که حداقل با فاصله 24 ساعت از هم اتفاق می افتد معمولاً برای تشخیص صرع مورد نیاز است.
علائم صرع چیست؟
از آنجایی که صرع به دلیل فعالیت غیر طبیعی در مغز ایجاد می شود، تشنج می تواند بر هر فرآیندی که مغز آن را انجام می دهد، تأثیر بگذارد. علائم و نشانه های تشنج ممکن است شامل موارد زیر باشد:
- سردرگمی موقت
- خیره شدن
- ماهیچه های سفت
- حرکات تکان دهنده غیرقابل کنترل بازوها و پاها
- از دست دادن هوشیاری یا آگاهی
- علائم روانشناختی مانند ترس، اضطراب
علائم بسته به نوع تشنج متفاوت است. در بیشتر موارد، فرد مبتلا به صرع هر بار به همان نوع تشنج مبتلا می شود.
پزشکان معمولاً تشنج ها را بر اساس نحوه و مکان شروع فعالیت غیرطبیعی مغز به دو دسته کانونی یا عمومی طبقه بندی می کنند.
تشنج های کانونی
هنگامی که به نظر می رسد تشنج ناشی از فعالیت غیر طبیعی فقط در یک ناحیه از مغز باشد، به آنها تشنج کانونی می گویند. این تشنج ها به دو دسته تقسیم می شوند:
تشنج کانونی بدون از دست دادن هوشیاری: این تشنج ها که زمانی تشنج های جزئی ساده نامیده می شوند، باعث از دست دادن هوشیاری نمی شوند. آنها ممکن است احساسات را تغییر دهند یا نحوه ظاهر، بو، احساس، مزه یا صدا را تغییر دهند. این نوع تشنج همچنین ممکن است منجر به تکان دادن غیرارادی یکی از اعضای بدن مانند بازو یا پا و علائم حسی خود به خودی مانند سوزن سوزن شدن، سرگیجه و چراغ های چشمک زن شود.
تشنج کانونی با اختلال در آگاهی: این تشنج ها که زمانی تشنج های جزئی پیچیده نامیده می شوند، شامل تغییر یا از دست دادن هوشیاری یا آگاهی هستند. در طول تشنج کانونی با اختلال در هوشیاری، ممکن است به فضا خیره شوید و به طور معمول به محیط خود واکنش نشان ندهید یا حرکات تکراری مانند مالش دست، جویدن، بلعیدن یا راه رفتن به صورت دایرهای انجام دهید.
علائم تشنج کانونی ممکن است با سایر اختلالات عصبی مانند میگرن، نارکولپسی یا بیماری روانی اشتباه گرفته شود. برای تشخیص صرع از سایر اختلالات به معاینه و آزمایش کامل نیاز است.
تشنج عمومی
تشنج هایی که به نظر می رسد تمام نواحی مغز را درگیر می کند، تشنج عمومی نامیده می شود. شش نوع تشنج عمومی وجود دارد.
تشنج ابسنس: که قبلا به عنوان تشنج پتی مال شناخته می شد، معمولا در کودکان رخ می دهد. آنها با خیره شدن به فضا با یا بدون حرکات ظریف بدن مانند پلک زدن یا ضربه زدن به لب مشخص می شوند و فقط بین 5 تا 10 ثانیه دوام می آورند. این تشنجها ممکن است بهصورت خوشهای اتفاق بیفتند، اغلب 100 بار در روز اتفاق میافتند و باعث از دست دادن آگاهی کوتاه میشوند.
تشنج تونیک: باعث سفت شدن ماهیچه ها می شود و ممکن است بر هوشیاری تأثیر بگذارد. این تشنج ها معمولاً عضلات پشت، بازوها و پاهای شما را تحت تأثیر قرار می دهند و ممکن است باعث زمین خوردن شما شوند.
تشنج آتونیک: که به عنوان تشنج قطره ای نیز شناخته می شود، باعث از دست دادن کنترل عضلات می شود. از آنجایی که این اغلب پاها را تحت تاثیر قرار می دهد، اغلب باعث می شود که شما ناگهان به زمین بخورید.
تشنج کلونیک: با حرکات مکرر یا ریتمیک و تکان دهنده عضلانی همراه است. این تشنج ها معمولاً گردن، صورت و بازوها را درگیر می کنند.
تشنج میوکلونیک: معمولاً به صورت تکانها یا تکانهای ناگهانی ظاهر میشوند و اغلب قسمت بالایی بدن، بازوها و پاها را درگیر میکنند.
تشنج تونیک-کلونیک: قبلا به عنوان تشنج گراند مال شناخته می شدند، دراماتیک ترین نوع تشنج صرعی هستند. آنها می توانند باعث از دست دادن ناگهانی هوشیاری و سفت شدن بدن، انقباض و لرزش شوند. آنها گاهی اوقات باعث از دست دادن کنترل مثانه یا گاز گرفتن زبان می شوند.
علل بروز صرع چیست؟
صرع در حدود نیمی از افراد مبتلا به این عارضه هیچ علت قابل شناسایی ندارد. در نیمه دیگر، این وضعیت ممکن است به عوامل مختلفی ردیابی شود، از جمله:
- تاثیر ژنتیکی برخی از انواع صرع، که بر اساس نوع تشنجی که تجربه می کنید یا بخشی از مغز که تحت تاثیر قرار می گیرد، طبقه بندی می شوند و در خانواده ها دیده می شوند. در این موارد، احتمالاً یک تأثیر ژنتیکی وجود دارد. محققان برخی از انواع صرع را با ژن های خاصی مرتبط می دانند، اما برای بیشتر افراد، ژن ها تنها بخشی از علت صرع هستند. برخی از ژن ها ممکن است فرد را نسبت به شرایط محیطی که باعث تشنج می شود حساس تر کنند.
- ضربه به سر ضربه به سر در اثر تصادف اتومبیل یا سایر آسیب های تروماتیک می تواند باعث صرع شود.
- ناهنجاری های مغزی از جمله تومورهای مغزی یا ناهنجاریهای عروقی مانند ناهنجاریهای شریانی وریدی (AVMs)، میتوانند باعث صرع شوند. سکته مغزی علت اصلی صرع در بزرگسالان بالای 35 سال است.
- عفونت ها مننژیت، HIV، آنسفالیت ویروسی و برخی عفونت های انگلی می توانند باعث صرع شوند.
- آسیب قبل از تولد: نوزادان به آسیب مغزی حساس هستند که می تواند ناشی از چندین عامل باشد، مانند عفونت در مادر، تغذیه نامناسب یا کمبود اکسیژن. این آسیب مغزی می تواند منجر به صرع یا فلج مغزی شود.
- اختلالات رشدی: گاهی اوقات صرع می تواند با اختلالات رشدی مانند اوتیسم همراه باشد.
عوامل خطر:
عوامل خاصی ممکن است خطر ابتلا به صرع را افزایش دهند:
سن: شروع صرع در کودکان و بزرگسالان بیشتر شایع است، اما این بیماری در هر سنی ممکن است رخ دهد.
سابقه خانوادگی: اگر سابقه خانوادگی صرع دارید، ممکن است در معرض خطر ابتلا به اختلال تشنج باشید.
جراحت سر: صدمات سر عامل برخی از موارد صرع است. شما می توانید با بستن کمربند ایمنی در حین رانندگی در ماشین و با استفاده از کلاه ایمنی در حین دوچرخه سواری، اسکی، موتورسیکلت سواری یا شرکت در فعالیت های دیگر با خطر بالای آسیب به سر، خطر خود را کاهش دهید.
سکته مغزی و سایر بیماری های عروقی: سکته مغزی و سایر بیماری های عروق خونی می تواند منجر به آسیب مغزی شود که ممکن است باعث صرع شود. شما می توانید برای کاهش خطر ابتلا به این بیماری ها اقداماتی انجام دهید، از جمله محدود کردن مصرف الکل و اجتناب از سیگار، خوردن یک رژیم غذایی سالم و ورزش منظم.
زوال عقل می تواند خطر صرع را در افراد مسن افزایش دهد.
عفونت های مغزی عفونت هایی مانند مننژیت که باعث التهاب در مغز یا نخاع می شود، می تواند خطر ابتلا را افزایش دهد.
تب بالا در دوران کودکی گاهی اوقات می تواند با تشنج همراه باشد. کودکانی که به دلیل تب بالا دچار تشنج می شوند، معمولاً به صرع مبتلا نمی شوند. خطر صرع در صورتی افزایش مییابد که کودک تشنج طولانی مدت همراه با تب، بیماری دیگر سیستم عصبی یا سابقه خانوادگی صرع داشته باشد.
عوارض صرع چیست؟
داشتن یک تشنج در زمان های خاص می تواند منجر به شرایطی شود که برای خود یا دیگران خطرناک است.
افتادن: اگر فرد در حین تشنج زمین بخورد ممکن است باعث آسیب به سر یا استخوانها شود
غرق شدن: افراد مبتلا به صرع، ۱۳ تا ۱۹ برابر بیشتر از بقیه افراد در هنگام شنا یا حمام کردن غرق می شوند، زیرا احتمال تشنج در آب وجود دارد.
تصادفات اتومبیل: تشنجی که باعث از دست دادن هوشیاری یا کنترل می شود، به خصوص در هنگام رانندگی با ماشین یا کار با ماشین الات، می تواند خطرناک باشد.
عوارض بارداری: تشنج در دوران بارداری خطراتی را برای مادر و جنین به همراه دارد و برخی از داروهای ضد صرع خطر ابتلا به نقایص مادرزادی را افزایش می دهند.
اکثر زنان مبتلا به صرع می توانند باردار شوند و بچه های سالمی داشته باشند. در طول بارداری باید به دقت تحت نظر باشند و ممکن است نیاز به تنظیم داروها داشته باشند.
افراد مبتلا به صرع بیشتر در معرض مشکلات روانی به ویژه افسردگی، اضطراب و افکار و رفتارهای خودکشی هستند. مشکلات ممکن است ناشی از مشکلات در مواجهه با خود بیماری و همچنین عوارض جانبی دارو باشد.
صرع چگونه تشخیص داده می شود؟
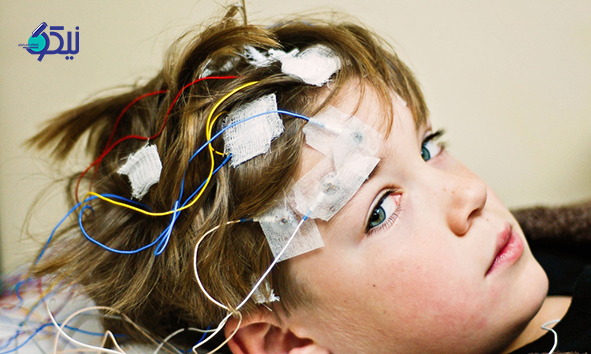
سابقه پزشکی و علائم به پزشک کمک می کند تا تصمیم بگیرد کدام آزمایش خوب و مفید خواهد بود. پزشک احتمالاً یک معاینه عصبی برای بررسی توانایی های حرکتی و عملکرد ذهنی را درخواست خواهد کرد.
برای تشخیص صرع، سایر شرایطی که باعث تشنج می شوند باید رد شوند. پزشک احتمالاً شمارش کامل خون و آزمایش بیو شیمی خون را تجویز می کند.
ممکن است از آزمایش خون برای بررسی موارد زیر استفاده شود:
- علائم بیماری های عفونی
- عملکرد کبد و کلیه
- سطح گلوکز خون
الکتروانسفالوگرافی (EEG) رایج ترین تستی است که برای تشخیص صرع استفاده می شود. ابتدا الکترودها با یک خمیر به پوست سر متصل می شوند. این یک آزمایش غیرتهاجمی و بدون درد است. ممکن است از فرد خواسته شود که کار خاصی را انجام دهد. در برخی موارد، آزمایش در هنگام خواب انجام می شود. الکترودها فعالیت الکتریکی مغز را ثبت خواهند کرد. تغییرات در الگوهای امواج مغزی طبیعی در صرع رایج است.
آزمایش های تصویربرداری می توانند تومورها و سایر ناهنجاری هایی را که می توانند باعث تشنج شوند را نشان دهند. این آزمایشات خوب و موثر ممکن است شامل موارد زیر باشد:
- سی تی اسکن
- ام آر آی
- توموگرافی پوزیترون (PET)
- توموگرافی کامپیوتری
صرع معمولاً در صورتی تشخیص داده می شود که بدون هیچ دلیل آشکار یا قابل برگشتی دچار تشنج شوید.
صرع چگونه درمان می شود؟
اکثر افراد می توانند صرع را مدیریت کنند. برنامه درمانی بر اساس شدت علائم، سلامتی و میزان پاسخگویی به درمان خواهد بود.
برخی از گزینه های درمانی عبارتند از:
داروهای ضد صرع: این داروها می توانند تعداد تشنج های را کاهش دهند. در برخی افراد تشنج را از بین می برند. برای مؤثر بودن، دارو باید دقیقاً طبق دستور مصرف شود.
محرک عصب واگ: این دستگاه از طریق جراحی زیر پوست روی قفسه سینه قرار می گیرد و عصبی را که از گردن می گذرد به صورت الکتریکی تحریک می کند. این می تواند به جلوگیری از تشنج کمک کند.
رژیم کتوژنیک: بیش از نیمی از افرادی که به دارو پاسخ نمی دهند از این رژیم غذایی پرچرب و کم کربوهیدرات سود می برند.
جراحی مغز: ناحیه ای از مغز که باعث فعالیت تشنج می شود را می توان برداشت یا تغییر داد.
تحقیقات در مورد درمان های جدید ادامه دارد. یکی از درمان هایی که ممکن است در آینده در دسترس باشد، تحریک عمیق مغز است. این روشی است که در آن الکترودهایی در مغز کاشته می شوند. سپس یک ژنراتور در قفسه سینه کاشته می شود. ژنراتور برای کمک به کاهش تشنج، تکانه های الکتریکی را به مغز می فرستد.
یکی دیگر از روش های تحقیق شامل دستگاهی شبیه ضربان ساز است. الگوی فعالیت مغز را بررسی میکند و بار الکتریکی یا دارویی را برای توقف تشنج ارسال میکند.
جراحی های کم تهاجمی و رادیوسرجری نیز در حال بررسی هستند.
منابع:
